بیماری پسوریازیس
پسوریازیس یک بیماری شایع پوستی است که با پلاک های پوسته دار قرمز تظاهر پیدا می کند. پسوريازيس اشكال گوناگون با شدت هاي متفاوت داشته و مسري هم نميباشد.
پسوريازيس از جمله بيماريهاي شايع پوست است، بطوريكه تخمين زده ميشود حدود ۲% درصد از مردم جهان به اين بيماري مبتلا باشند.
شيوع پسوريازيس نيز همانند بسياري از بيماريهاي ديگر در نواحي مختلف دنيا متفاوت است و به نظر ميرسد بخصوص در كشورهاي اسكانديناوي بيشترين شيوع را داشته تا ۶ درصد از جميعت اين نواحي ممكن است به پسوريازيس مبتلا باشند، در حاليكه بر عكس در ميان اسكيموها، ژاپنيها و غرب آفريقا پسوريازيس بيماري نادري محسوب مي شود .
اگرچه آمار دقيقي در مورد شيوع بيماري در مملكت ما وجود ندارد، اما بايد گفت پسوريازيس در ايران نیز جزو بيماريهاي شايع پوستي بوده، به نظر ميرسد در شمال ايران حتي از شيوع بالاتري نيز برخوردار باشد.
پسوریازیس معمولا در سنین نوجوانی یا جوانی شروع می شود ، ولی حتی در دوره نوزادی یا سنین پیری هم ممکن است بروز کند.
عامل بیماری
علت اصلی بیماری مشخص نیست، اما آنچه معلوم است اینست که ضایعات پسوریازیس ناشی از تکثیر بیش از حد لایه خارجی پوست هستند. امروزه مشخص شده است كه پسوريازيس يك بيماري مرتبط با سيستم ايمني بدن است. در طي اين بيماري سيستم ايمني با ارسال سيگنالهاي معيوب موجب تسريع رشد سلولهاي پوست ميشود. در واقع در حالت عادي سلولهاي پوست بطور دائم از لايههاي زيرين به طرف سطح حركت كرده، در آنجا هستههاي خود را از دست داده و بصورت پوستههاي مرده از بدن دفع ميشوند. اين روند بطور معمول حدود يك ماه به طول ميانجامد، اما در جريان پسوريازيس، چرخه حيات سلولهاي پوست بر اثر همان اشكالات سيستم ايمني، سرعت يافته، در نتيجه چندين لايه سلول مرده در سطح پوست تجمع پيدا ميكنند كه همان پوستههاي پسوريازيس را تشكيل ميدهند .
آيا بيماري مسري است؟
با توجه به عوامل بر شمرده شده در مورد منشأ بيماري، مشخص ميشود كه پاسخ اين پرسش به روشني منفي است و بيمار و همراهان وي نبايد كوچكترين نگراني از اين بابت داشته باشند. بنابراين، اگر هم بيماري در شخص ديگري از اعضاي خانواده ايجاد شده است نه به علت سرايت از فرد مبتلا، بلكه اغلب به خاطر زمينههاي ژنتيكي مشترك است. همينطور اگر بيماري در يك فرد رو به گسترش است، نه به علت سرايت از كانوني به كانون ديگر، بلكه به خاطر سير بيماري و بعضاً به علت صدماتي است كه فرد به پوست خويش وارد كرده است.
آيااین بیماری ارثي می باشد؟
ارث نقش مهمي در بيماري پسوريازيس دارد, اما ژن واحدي براي اين بيماري وجود ندارد. بطور كلي ميتوان گفت اگر تنها يكي از والدين به بيماري دچار باشند, احتمال ابتلاي فرزندشان كمتر از ده درصد خواهد بود اما اگر هر دوي والدين مبتلا به پسوزيازيس باشند تا ۴۰ درصد اين احتمال وجود خواهد داشت.
نمای ظاهری پسوريازيس
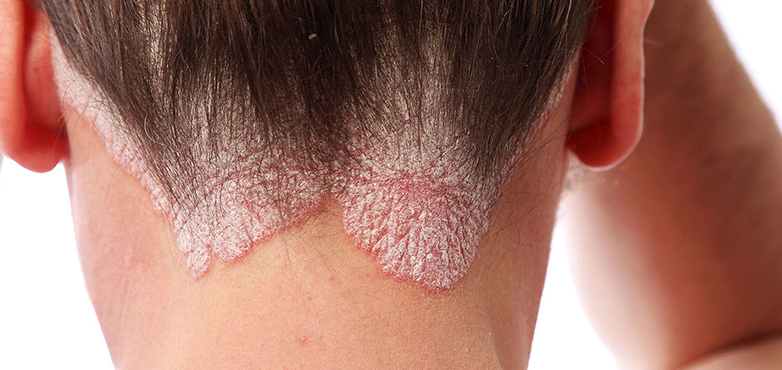
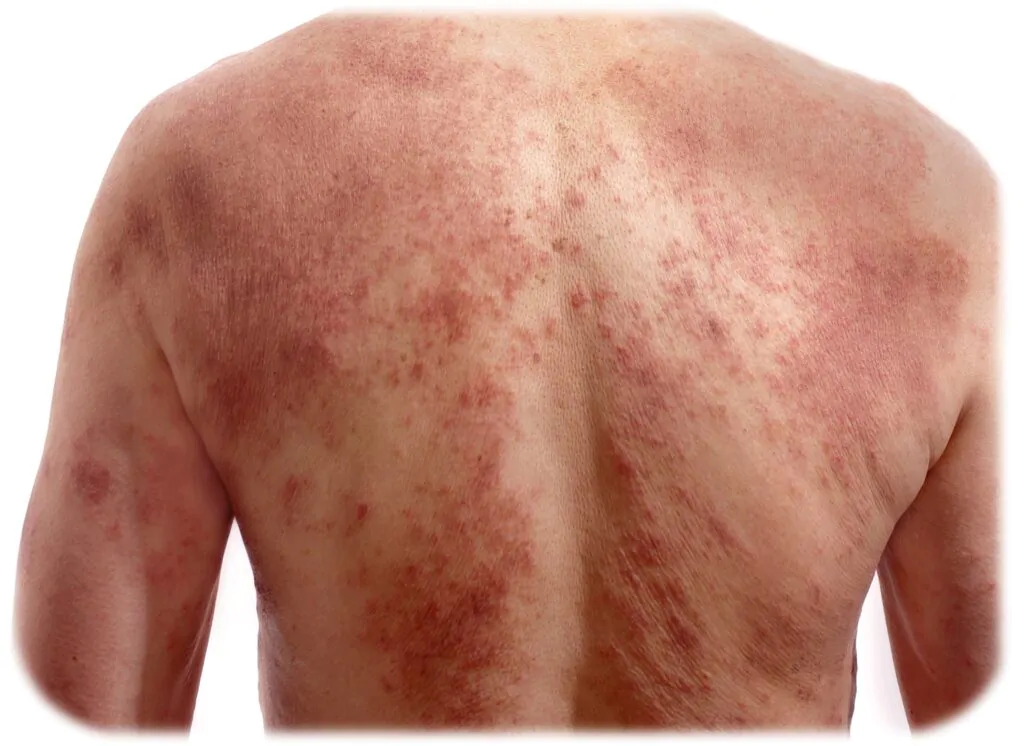
ضایعات ضخیم با پوسته نقره ای یا سفید که ممکن است پاپول هایی با تنها چند میلی متر اندازه باشند یا اینکه پلاک های بزرگی باشند که بخش وسیعی از بدن را درگیر کرده اند. پسوريازيس در اشكال گوناگون ديده ميشود، اما شايعترين شكل آن كه پسوريازيس معمولي ناميده ميشود بصورت پلاكهاي قرمز رنگ با پوستهريزي قابل توجه، اغلب در سر، آرنجها، ساعدها، زانوها و ساير نواحي تحت فشار ديده مي شود .پسوریازیس معمولا قرینه است و نواحی مشابه دو طرف بدن را درگیر می کند. نواحی شایع درگیری معمولا روی مفاصل بزرگ زانو، آرنج، مفاصل انگشتان و البته کف دست و پا است. زیر بغل، زیر سینه ها ، نواحی تناسلی و سایر چین های بدن هم ممکن است درگیر شوند که به این نوع پسوریازیس فلکسورال یا معکوس می گویند .
درگیری ناخن ها هم در جریان پسوریازیس امری معمول است. اين امر بخصوص در افرادي كه درگيري مفصلي دارند بيشتر ديده ميشود. درگيري ناخنها ممكن است بصورت جدا شدن صفحه ناخن از بستر ناخن، بروز نقاط ريز روي ناخن، ضخيم شدن زير ناخن و يا تغيير شكل و تغيير رنگ ناخن تظاهر كند .
اگرچه در درصد بالايي از بيماران پسوريازيس، ناحيه سر درگير ميشود، اما اين مسئله باعث ريزش مو نميشود .
گاهي اوقات پلاكهاي فوقالذكر بخش قابل توجهي از سطح پوست را درگير ميكنند كه در اين حالت اصطلاحاً به آن پسوريازيس ژنراليزه ميگويند و گاهي هم تقريباً تمام سطح بدن دچار قرمزي و پوستهريزي ميشود كه حالت خطيري از پسوريازيس را ايجاد ميكند كه پسوريازيس اريترودرميك ناميده شده، نياز به مراقبت ويژه دارد .
علاوه بر اين ممكن است ضايعات پوستي پسوريازيس بسيار كوچك و متعدد باشند كه اصطلاحاً به آن پسوريازيس قطرهاي مي گويند كه بخصوص در كودكان و پس از عفونتهاي استرپتوكوكي ديده ميشود .
در بعضی موارد ضايعات پوستي در پسوريازيس بصورت ضايعات حاوي چرك تظاهر پيدا ميكنند كه در اين حالت به آن پسوريازيس پوسچولار مي گويند .
ممكن است در جريان بيماري پسوريازيس مفاصل نيز درگير شوند كه به آن آرتريت پسوريازيي مي گويند. آرتريت پسوريازيس معمولاً در افراد بزرگسال ايجاد شده و خود در اشكال گوناگون ديده مي شود. معمولاً يك يا چند مفصل محيطي بطور غير قرينه مبتلا مي شوند، اما اين امكان وجود كه مفاصل انگشتان، ستون فقرات و ساير نواحي هم درگير شوند.
علاوه بر اشكال گوناگون پسوريازيس، شدت آن نيز در افراد مختلف متفاوت است. ممكن است تنها ناحيهاي از سر يا زانوها درگير باشد و يا اينكه برعكس تقريباً تمام سطح پوست مبتلا باشد.
عوامل متعددي در ايجاد شدن بيماري پسوريازيس موثرند و به اصطلاح اين بيماري يك بيماري چند عاملي يا مولتي فاكتوريال است. از ميان اين عوامل بدون شك وراثت نقش اساسي دارد. بررسيهاي متعدد ژنتيكي نقش ارث را ثابت كرده است. عوامل ديگري غير از وراثت نيز در پديد آمدن اين بيماري دخيل هستند كه از مهمترين این عوامل ميتوان به موارد زير اشاره كرد؛
۱- عوامل روحي
۲- عفونت ها
۳- صدمات فيزيكي
۴ – داروها
۵ – عوامل هورموني و متابوليك
۶- نور آفتاب
تشخیص بیماری
پسوريازيس اغلب با معاينه باليني تشخيص داده ميشود و هيچ تست خوني براي تشخيص آن وجود ندارد، هر چند گاهي اوقات انجام برخي آزمايشات براي يافتن علل شعلهور كنندة آن ضروري است. در هر حال در موارد مشكوك، ميتوان از بيوسپي پوست استفاده كرد.
درمان پسوريازيس
واقعيت اين است که در حال حاضر اين بيماري درمان قطعي ندارد . كما اينكه بيماري قند، فشار خون و بسياري از بيماري هاي ديگر نيز درمان قطعي ندارند. اما داروهاي بسياري وجود دارند كه با استفاده از آنها، بيماري پسوريازيس كنترل مي شود و گاه بيمار تا مدتها عاري از هرگونه ضايعه باقي مي ماند .
روش هاي درمان پسوريازيس
با توجه به متفاوت بودن پسوريازيس در افراد مختلف، روش درمان در هر فرد بسته به سن، جنس، شغل، وسعت بيماري و بسياري از عوامل ديگر متفاوت خواهد بود .
در حال حاضر داروهاي موضعي بسياري وجود دارند كه در درمان پسوريازيس مصرف مي شوند. با استفاده از این داروها، حتی شدیدترین اشکال پسوریازیس را هم می توان بهبود بخشید .
كورتيكوستيروئيدهاي موضعي معمولاً شايعترين درماني است كه براي پسوريازيس استفاده شده، باعث كم شدن التهاب و تحريك پذيري پوست مي شود . خيلي از اوقات پزشك تركيبي از يك داروي از بين برنده لايه شاخي (كراتوليتيك) و استيروئيد موضعي را براي شما تجويز مي كند. نكته مهم در مصرف كورتيكوستيروئيدهاي موضعي آن است كه غالباً پس از مدتي، ديگر آن پاسخ مطلوب ابتدايي حاصل نميشود، ضمن آنكه خطر نازك شدن پوست در اثر مصرف اين داروها نيز وجود دارد. بنابراين انتخاب دقيق نوع استيروئيد موضعي و مصرف درست آن ميتواند باعث كم شدن اين اثرات ناخواسته شود .
علاوه بر كورتيكوستيروئيدهاي موضعي و داروهاي كراتوليتيك داروهاي قديميتري چون تركيبات تار قطران و آنترالين نيز از مدتها قبل در درمان پسوريازيس بكار رفته، با اثرات قابل قبول همراه هستند. همچنين استفاده از تركيبات موضعي ويتامين D نيز در درمان اين بيماري با نتايج خوبي همراه بوده است .
علاوه بر درمانهاي موضعي، در موارد شديد پسوريازيس داروهاي متعددي وجود دارند كه بصورت تزريقي يا خوراكي براي اين بيماري بكار ميروند و اصطلاحاً درمانهاي سيستميك ناميده ميشوند. معمولاً متوتركسات اولين دارويي است كه براي اين منظور بكار ميرود. اين دارو كه در سال ۱۹۵۱ براي اولين بار در درمان پسوريازيس مصرف شد تكثير سلولهاي پوست را كم كرده غالباً بخوبي بيماري را كنترل مي كند. متوتركسات مي تواند هم بصورت خوراكي و هم تزريقي مصرف شود و غالباً پس از چند هفته اثر آن ظاهر ميشود .
همچنين مشتقات ويتامين A كه به رتينوئيدها معروف هستند با كاستن تكثير سلولهاي پوست، باعث بهبودي پسوريازيس مي شوند .
از داروهاي ديگر مي توان به سيكلوسپورين و هيدروكسي اوره اشاره كرد. طبيعي است كه تمام اين داروها با نظر پزشك تجويز شده، براي اطمينان از بيعارضه بودن آنها، انجام آزمايشات پايه و دورهاي ضروري است.
آنچه در مورد داروهاي سيستميك در پسوريازيس بسيار اهميت دارد، اين است كه بجز موارد استثنايي، نبايد از كورتيكوستيرروئيدهاي خوراكي يا تزريقي در اين بيماري استفاده شود. مصرف اين داروها، اگرچه ممكن است باعث بهبودي ظاهري اوليه شوند، ولي متعاقباً علاوه بر اثرات سوء متعددي كه دارند، باعث شعلهور شدن بيماري يا تبديل شدن آن به اشكال خطيرتر مي شود .
نكتة ديگري كه بسيار اهميت دارد، اين است كه هنگامي كه يك خانم مبتلا به پسوريازيس در سنين باروري تحت درمان با داروهاي سيستميك قرار ميگيرد، بايد بدقت از نظر پيشگيري از بارداري توجيه شود. در مورد برخي از اين داروها حتي تا ماهها پس از قطع دارو نيز بارداري مي تواند خطراتي براي جنين در پي داشته باشد.
بسیاري از اوقات هنگامي كه صحبت از درمان با اشعه ميشود، بيمار آنرا با راديوتراپي يا پرتو درماني يكسان تصور ميكند، در حاليكه غالباً منظور از درمان با اشعه در پسوريازيس در واقع درمان با طول موجهاي خاصي از نور مي باشد. درواقع در اين روش كه از قديميترين روشهاي درماني در بيماريهاي جلدي ميباشد، بيمار پس از مصرف دارويي به نام پسورالن (P) ، كه قبلاً از عصارة گياهان خانواده هويج بدست ميآمد، در برابر اشعه ماوراء بنفش (UVA) قرار ميگيرد. از همين روست كه به اين روش درماني، PUVA درماني گفته ميشود. هرچند PUVA درماني نيز عاري از عارضه نميباشد، اما در كل روش بسيار موثري در درمان پسوريازيسهاي وسيع و مقاوم بوده، معمولاً تا ماه ها هم تأثير آن پايدار باقي ميماند. امروزه علاوه بر PUVA از طيفهاي اختصاصي تري از ماوراء بنفش همچون UVB نيز در درمان پسوريازيس دستگاه ميشود. اين روشهاي درماني غالباً در بخشهاي پوست بيمارستانها و گاهي نيز در مطب پزشكان و يا با استفاده از نور خورشيد انجام ميشود .
آنچه در ارتباط با پسوريازيس مهم است آن است كه نوع خاصي از ليزر كه طول موج آن تقريباً مشابه اشعه ماوراء بنفش (UVB)B است، كما بيش با همان مكانيسم ميتواند باعث بهبودي پلاكهاي پسوريازيس شود، اما هنوز اين اثرات بطور كامل به اثبات نرسيدهاند.